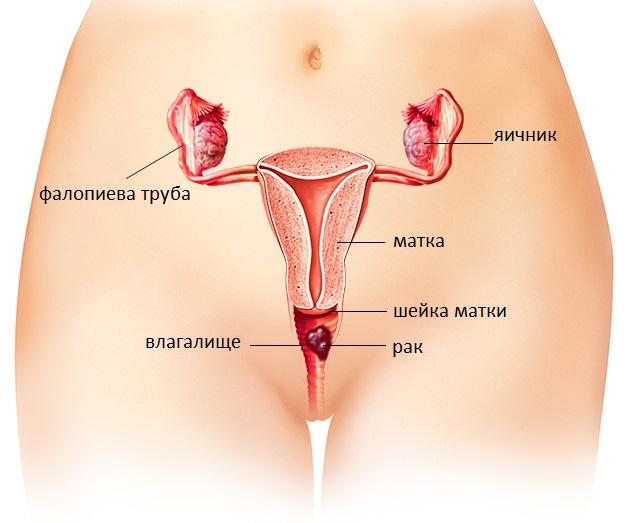
Рак влагалища это редкое заболевание, которое появляется у лиц женского пола разной возрастной категории. Исследования в гинекологии показали, что распространенность этого заболевания составляет всего один или два процента от всех злокачественных новообразований женской половой системы. К тому же, всего половина процента приходится на долю первичной опухоли, в остальных случаях влагалище страдает от метастазов (распространения опухолевых клеток).
С данным злокачественным процессом сталкиваются женщины любого возраста, но есть три возрастных группы, которые больше всего подвержены заболеванию. В подавляющем количестве случаев с раком влагалища сталкиваются:
- Девочки до пятилетнего возраста (из-за эмбриональных нарушений);
- Девушки возрастом от четырнадцати до двадцати лет (время после полового созревания);
- Женщины в возрасте 45 – 65 лет (постклимактерический период).
Наибольшее число заболевших онкологией шейки матки и влагалища среди женщин после 60 лет, поэтому всем женщинам после наступления менопаузы рекомендовано проходить осмотр у гинеколога каждые полгода. При раке влагалища заболевание отличается от доброкачественных образований такими характеристиками:
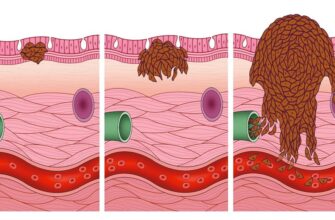
- Рак имеет склонность к метастазированию. Даже при медленном росте опухоль способна пускать метастазы в расположенные рядом ткани и органы – в область лобка, в мочевой пузырь, в прямую кишку и ткани промежности, в матку и ее шейку. Новообразование может появиться и в отдаленных органах: в печени, в тканях легких и плевры, спровоцировав рак поджелудочной железы, рак желудка и других органов.
- Раковая опухоль быстро растет. После того как новообразование появляется, оно стремительно увеличивается в размере, приводя к сдавливанию окружающих тканей и структур.
- Рак обладает инвазивным ростом. Находясь во влагалище, опухоль может прорасти в органы, находящиеся рядом – в прямую кишку, мочевой пузырь, матку, уретру.
- Клетки рака атипичны. Сравнительно с клетками доброкачественных опухолей, у раковых клеток измененная структура.
Для того чтобы знать, что может преподнести эта болезнь, необходимо понимать ее причины, диагностику, лечение, осложнения и последствия.
Классификация
При раке влагалища и вульвы опухоли формируются из:
- клеток эпителия;
- влагалищных желез;
- гладкой мышечной ткани;
- поперечных полосатых мышц.

Наиболее распространенным является плоскоклеточный рак влагалища, он диагностируется в девяноста процентах случаев влагалищного рака. Реже можно обнаружить:
- саркому (рабомиосаркому или лейомиосаркому);
- аденокарциному (светлоклеточную или эндометриодную);
- меланому;
- карциному.
Плоскоклеточный тип новообразований больше свойственный пациенткам в пожилом возрасте, в то время как молодые девушки и девочки чаще сталкиваются со светлоклеточной аденокарциномой.
Причины
Точных причин, по которым начинает свое развитие онкология влагалища, не установлено, но есть предпосылки провоцирующие развитие раковых клеток во влагалище. Риск развития рака влагалища (его первичной формы) повышается при:
- хронических инфекциях половых путей;
- вирусе папилломы человека;
- вагините и вагинозе;
- аденозе влагалища;
- эндокринных нарушениях;
- понижения эстрогена после менопаузы;
- нарушений иммунной системы;
- постоянных стрессов;
- регулярного раздражения влагалищных стенок.
Аденокарциномами или вторичным плоскоклеточным раком женщины болеют по причине рака шейки матки, рака эндометрия, саркомы матки, опухоли яичников, хорионэпителиомы. Все вышеперечисленные новообразования возникают из-за гормонального дисбаланса. Совместно с предрасполагающими факторами, такими как вредные привычки, плохая экологическая обстановки, воздействие канцерогенов, могут привести к развитию плоскоклеточного вторичного рака.
Стадии
Классификация рака во влагалище по стадиям базируется на размере опухоли, поражении лимфатических узлов, наличии или отсутствии метастазов, в том числе и отдаленных. Если в онкологический процесс вовлечено не только влагалище, но и наружные гениталии (клитор, половые губы), то такую патологию относят к раку вульвы. При вовлечении влагалищного отдела шейки матки, болезнь считается раком шейки матки.
Стадии заболевания следующие:
- Нулевая стадия – не инвазивный рак, не прорастающий за пределы влагалища;
- Первая стадия – опухоль до двух сантиметров ограничивается стенками влагалища;
- Вторая стадия – новообразование больше двух сантиметров, переходит на околовагинальные ткани, не затрагивая стенки таза;
- Третья стадия – опухоль распространяется по стенкам таза, регионарные метастазы присутствуют;
- Четвертая A стадия – происходит прорастание опухоли в близлежащие органы (мочевой пузырь, прямую кишку и ткани промежности), также есть регионарные метастазы;
- Четвертая B стадия – обнаруживаются отдаленные метастазы.
Клиническая картина и ее выраженность зависит от того, на какой стадии развития находится опухолевый процесс.
Симптоматика
На начальном этапе рака влагалища симптомы слабо выражены или могут отсутствовать полностью. Немного позже могут появиться такие признаки, как зуд и дискомфорт половых органов. Более выраженные симптомы рака влагалища появляются на поздних этапах развития опухоли, среди них:
- гнойные и водянистые выделения;
- выделения с сукровицей или кровью;
- спонтанные (посреди цикла) и контактные (после секса) влагалищные кровотечения;
- боль в лобке, промежности, пояснице;
- болезненные ощущения при половом контакте.
При прорастании опухоли в другие органы возникают признаки их поражения: нарушение кишечной функции и системы мочевыделения. Появляется кровь в моче, затрудненное мочеиспускание и боль во время него, запоры, болезненные ощущения в тазу. У пациентки становится хуже самочувствие в целом, женщина быстро устает, возникает анемия, слабость, гипертермия, отечность ног.
Многих пациенток интересует, как выглядит рак во влагалище. Изначально опухоль похожа на небольшую язвочку, сосочковое разрастание или подслизистый инфильтрат. Ткани опухоли более плотные, чем окружающие. Позже новообразование становится бугристым, может легко травмироваться и становится склонна к кровоточивости. Опухоль окружена плотным валикообразным краем. Опухоли, которые прорастают, имеют плотность, схожую с древесиной.
Диагностика
Существует несколько методов обследования, на основании которых ставится диагноз, но доктор может предположительно определить рак еще во время осмотра на гинекологическом кресле. Врачи клиники, в которой женщина проходит обследование, выслушивают жалобы пациентки, после чего проводят инструментально-лабораторные исследования:
- кольпоскопия;
- мазки на цитологическое исследование;
- биопсия с последующим гистологическим исследованием.

Для того чтобы исключить метастазирование от первичного влагалищного рака, проводится диагностическое выскабливание слизистой оболочки стенок матки и ее шейки. Это травматическая процедура, но она крайне необходима. Также проводится:
- Ультразвуковое исследование органов малого таза и брюшной полости;
- Ректороманоскопия;
- Экскреторная урография;
- Цистоскопия;
- Рентгенография грудной клетки;
- Маммография;
- Компьютерная или магнитно-резонансная томография.
При своевременной диагностике, лечение рака влагалища дает больше шансов на пятилетнюю выживаемость.
Лечение
Лечение рака влагалища зависимо от того, где именно локализовалась опухоль, какую степень прорастания она имеет, на какой стадии развития находится и как долго протекает болезнь. Немаловажным показателем при выборе тактики лечения является общее состояние больной, ее возраст, планы иметь детей. Вагинальный рак лечится при помощи хирургического вмешательства, а также лучевой терапии и химиотерапии.
Если онкологический процесс локализован в одной части влагалища, а опухоль медленно растет, то проводится электроэксцизия, при быстром росте новообразования показано проведение вагинэктомии и гитеректомии, то есть удаление влагалища вместе с опухолью, а также удаление матки. При небольших новообразованиях проводится криодеструкция (замораживание атипичных клеток жидким азотом или углекислотой), а также терапия кислотным лазером.
Химическая терапия показана при раке локального расположения и с небольшим размером опухоли. Женщине делаются местные аппликации фторурацила. При не инвазивной стадии онкологического процесса лечение часто проводится при помощи фотодинамичной терапии, а при ее неэффективности женщина подвергается облучению. Терапия лучами проводится одновременно тремя способами:
- Дистанционным;
- Внутриполостным;
- Внутритканевым.
Совместно с лучевой терапией назначаются радиоактивные препараты.
Оперативное вмешательство может отличаться у разных пациенток. Если раком поражена верхняя треть влагалища, а пациентка имеет молодой или средний возраст, то удаляется пораженная часть органа, а также удаляется матки и яичники. При поражении маточной шейки проводят пангистерэктомию и иссечение тазовых лимфоузлов. При опухоли четвертой стадии при которой присутствуют ректовагинальные или везиковагинальные свищи, показана экзентерация малого таза и удаление всех лимфатических узлов, расположенных в тазовой области.
Прогноз и профилактика
Всех пациенток с онкологическим диагнозом ставят на диспансерный учет. Прогнозы при диагностировании патологии на ранней стадии вполне благоприятные. Если опухоль обнаруживается на позднем этапе развития, то прогноз зависит от того, какую она имеет морфологическую структуру и стадию. Пятилетняя выживаемость после лечения:
- при первой стадии – от шестидесяти пяти до семидесяти процентов;
- при второй стадии – от сорока пяти до шестидесяти процентов;
- при третьей стадии – от тридцати до тридцати пяти процентов;
- при четвертой стадии – порядка пятнадцати или двадцати процентов.
Профилактические мероприятия подразумевают предотвращение возникновения болезни и предотвращение рецидива. В первом случае необходимо исключить предрасполагающие факторы, а также дважды в год проходить гинекологическое обследование.